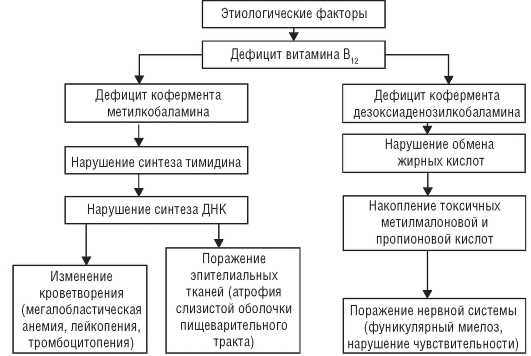
Хронический лимфолейкоз (хронический лимфоидный лейкоз). Связь возникновения заболевания, преимущественно у лиц старше 5. ХЛЛ и других лимфопролиферативных заболеваний у родственников разных поколений или выявление их у нескольких членов семьи - факты, свидетельствующие о наличии генетических факторов в развитии заболевания. Патологические лимфоидные элементы при этом заболевании происходят из одной клетки- предшественницы, большинство из них содержит моно- клональный цитоплазматический иммуноглобулин. Наряду с нарушением антителообразования в крови больных снижен титр комплемента, в меньшей степени - 0- лизинов. Нарушение иммунологического гомеостаза является причиной аутоиммунной гемолитической анемии и тромбоцитопении, выявляемых при ХЛЛ в 1.
Лейкемия (син. Хронический лейкоз определяет способность раковых клеток к . Острый лейкоз — клональное (онкологическое) заболевание, первично возникающее в. Исключением является лишь хронический миелобластный лейкоз, острая или терминальная фаза которого характеризуется развитием . Читать реферат online по теме 'Классификация гемобластозов'. Лейкозы разделяют на 2 основные группы острые и хронические острые лейкозы. Вся информация о заболевании Хронический лимфолейкоз (хронический лимфоидный лейкоз) человека на портале EUROLAB – причины заболевания . Почти треть всех лейкозов приходится на хронический лимфолейкоз. Хронический миелолейкоз – онкологическое заболевание крови, для которого . Распространенное онкологическое заболевание крови — лейкоз поражает и детей, и взрослых. Различают миелобластный лейкоз, с перерождением .
Возможно, этим обусловлена и высокая частота развития рака при ХЛЛ. Наконец, функционально инертные лимфоциты при типичном ХЛЛ, имея очень длинный жизненный цикл (месяцы, годы), накапливаются в паренхиматозных органах и органах кроветворения, нарушая их функцию. Первыми признаками, позволяющими заподозрить это заболевание, является увеличение числа лейкоцитов крови до 1.
Хронический миелоидный лейкоз (ХМЛ, хронический миелолейкоз) — форма лейкоза, которая характеризуется ускоренной и нерегулируемой . Хронический лимфолейкоз, или хронический лимфоцитарный лейкоз (ХЛЛ), — злокачественное клональное лимфопролиферативное заболевание, .
В последующие годы абсолютный лимфоцитоз крови увеличивается, иногда он достигает 2*1. В большинстве случаев выявляется генерализованное системное увеличение периферических, внутригрудных и забрюшинных лимфатических узлов.
Консистенция их плотная, размеры варьируют. Характер ее различен. Аутоиммунный гемолиз подтверждается в большинстве случаев положительной прямой пробой Кумбса и эффектом, вызванным применением глюкокортикоидных гормонов. Развитие так называемого скрытого гемолиза можно заподозрить по уменьшению времени циркуляции меченных радиоизотопами эритроцитов, что чаще наблюдается при анемии, сочетающейся со значительным увеличением селезенки. Творческий Проект По Труду 6 Класс Для Девочек Образец далее. Гистологическим подтверждением повышенного разрушения эритроцитов, связанного с нарушением микроциркуляции элементов крови в значительно увеличенной селезенке, является обнаруживаемый в ней гемосидероз.
Она характеризуется отсутствием признаков гипергемолиза (низкое содержание билирубина сыворотки, уробилина мочи, ретикулоцитопения). Эффект от противоанемической, гормональной терапии незначительный.
Анемия обычно сочетается с гиперлейкоцитозом и тромбоцитопенией, с прогрессирующим увеличением размеров селезенки, что может указывать на наличие нарушений в ней микроциркуляции. Нередко возникает аутоиммунная тромбоцитопения с выраженным геморрагическим синдромом, купирующимся приемом глюкокортикоидных гормонов.
Сочетание гипергемолиза с тромбоцитопенией аутоиммунного генеза описывается в литературе как синдром Фишера - Ивенса. Тромбоцитопения может быть и результатом лейкозной инфильтрации костного мозга. Пролимфоцитарный (морфологически атипичный) вариант встречается редко. Наряду со случаями, характеризующимися преимущественной спленомегалией и гиперлейкоцитозом, реже наблюдаются варианты со значительной гиперплазией лимфатических узлов. В крови, костном мозге, лимфатических узлах выявляют до 5. ХЛЛ размеры, более широкую цитоплазму и ядро с довольно грубым хроматином, содержащее нуклеолу.
Бесплатные Рефераты >>> Медицина, Здоровье.
Характерных цитохимических особенностей у этих клеток нет. При иммунологических исследованиях морфологически атипичных клеток отмечается высокая плотность поверхностных иммуноглобулинов, чаще М- или D- типа.
Кроме того, процент лимфоцитов, образующих розетки с эритроцитами мыши, меньше, чем при типичном варианте хронического лимфоидного лейкоза. Таким образом, патологический пул лимфоидных элементов состоит из иммунологически более зрелых лимфоидных элементов, чем при типичном В- варианте хронического лимфоидного лейкоза. Обращает на себя внимание сравнительно молодой возраст больных. Несмотря на выраженную инфильтрацию костного мозга, отмечена относительная сохранность миелопоэза.

В отпечатках лимфатических узлов обнаруживают большее, чем при типичной форме, количество бластных форм, а также лимфоидных элементов с базофилией цитоплазмы. Спленомегалический вариант, встречающийся менее чем в 5% случаев, характеризуется преимущественной спленомегалией, отсутствием гиперплазии или умеренным увеличением лимфатических узлов, сублейкеми- ческим лимфоцитозом. Диффузный тип лимфатической инфильтрации костного мозга отличает этот вариант от лимфоцитомы селезенки.
Костномозговой вариант. Отсутствует увеличение лимфатических узлов, печени, селезенки. Наблюдается глубокая панцитопения, обусловленная диффузной инфильтрацией костного мозга малыми лимфоцитами с плотным хроматином ядра. Анемия с трудом купируется трансфузиями эритроцитной массы. Волосатоклеточный лейкоз. Большинство исследователей относят его к редкому варианту ХЛЛ. На поверхностных мембранах клеток выявляются иммунологические детерминанты, указывающие на их В- клеточное происхождение, хотя описаны единичные случаи Т- клеточной природы волосатоклеточного лейкоза.
Частота волосатоклеточного лейкоза составляет 1- 3% среди всех лейкозов. Возраст больных колеблется от 1. В большинстве случаев обнаруживается увеличение селезенки и несколько реже печени. Периферические лимфатические узлы, как правило, небольших размеров. В крови отмечается цитопения. Сублейкемические и особенно лейкемические варианты заболевания встречаются редко. В гемограмме увеличено количество лимфоцитов, часто обнаруживаются «волосатые» клетки, уменьшено количество гранулоцитов и моноцитов; характерны анемия и тромбоцитопения.
Иногда обнаруживаются мелкие ядрышки. Цитоплазма часто обильная, бледного серо- голубого цвета. Типичны тонкие отростки цитоплазмы, придающие клеткам характерный вид.
Для «волосатых» клеток типична яркая диффузная реакция на кислую фосфатазу, что является важным диагностическим признаком. Гистологическое исследование выявляет в костном мозге лейкозную инфильтрацию и явления фиброза, в селезенке на фоне инфильтрации «волосатыми» клетками образование псевдосинусов, заполненных кровью и выстланных «волосатыми» клетками. Т- клеточный вариант ХЛЛ.
Диагностируется в 1,5- 5% случаев. Чаще протекает с изолированной спленомегалие& и поражением кожи, количеством лейкоцитов крови, не превышающим 1. В аспиратах и биоптатах костного мозга обнаруживают лимфоцитарную инфильтрацию.
Гемограмма характеризуется одно- , двух- или трехростковой цитопенией. Нередко выявляется поликлоновая гаммапатия (в отличие от типичного В- клеточного варианта). Обязательный цитохимический признак этих клеток - высокая активность кислой фосфатазы с локализацией в лизосомальных гранулах; четко положительные реакции на 0- глюкуронидазу и 0- глюкозаминазу. Иммунологически лимфоциты могут быть Т- хелперами, Т- супрессорами или теми и другими.
Чаще наблюдается так называемый синдром Рихтера, клинически характеризующийся быстрым увеличением размеров одного или нескольких лимфатических узлов и селезенки на фоне относительно спокойного или, напротив, прогрессирующего течения хронического лимфоидного лейкоза; лимфатические узлы приобретают плотную консистенцию, нередко вызывая сдавление органов, что несвойственно типичному варианту заболевания. Опухолевые образования появляются за пределами кроветворной ткани (кости, плевра, ЦНС, кожа и др.). Нередко уменьшается количество лейкоцитов и малых лимфоцитов в гемограмме. На фоне опухолевой прогрессии могут исчезать клинические и морфологические признаки, присущие хроническому лимфоидному лейкозу.
При первичном диагностировании сублейкемической фазы хронического лимфоидного лейкоза биопсия лимфатического узла, костного мозга позволяет установить на ранних стадиях заболевания тот или иной вариант лимфосаркомы.
Классификация гемобластозов. Читать текст оnline - . Классификация гемобластозов. Все гемобластозы обозначаются в соответствии с названием клеток, отражающих их цитоморфологическую сущность (острый миелобластный лейкоз, хронический лимфолейкоз и др.).
В традиционных названиях некоторых гемобластозов отражен основной синдром болезни (остеомиелосклероз, макроглобулинемический гемобластоз), а некоторые их виды имеют второе название по фамилии автора, впервые их описавшего и изучившего (болезни Сезари, Вальбенстрема и др.). Лейкозы - опухоли из кроветворных клеток с первичной локализацией в костном мозге. Гематосаркомы - опухоли из кроветворных клеток, для которых характерна внекостномозговая локализация и очаговый опухолевый рост. Лейкозы разделяют на 2 основные группы острые и хронические острые лейкозы. Их объединяет общий признак: субстрат опухоли составляют молодые (бластные) клетки.
Названия форм острого лейкоза происходят от названий нормальных предшественников опухолевых клеток: миелобласты, эритробласты, лимфобласты и др. Острый лейкоз из морфологически неидентифицируемых бластных клеток получил название недифференцируемого. В эту группу входят дифференцирующиеся опухоля системы крови. Основной субстрат этих лейкозов составляют морфологически зрелые клетки (например, лимфоциты при лиифолейкозе, эритроциты при эритремии).
Позже были даны описания цитохимических свойств других форм лейкозов. При классификации острых лейкозов необходимо опираться на относительно стабильные признаки заболевания, в противном случае разные стадии одного и того же лейкоза могут оказаться в различных классификационных группах. Этому требованию из известных пока более всего удовлетворяют классификации, основанные на цитохимических особенностях патологических клеток. По ФАБ- классификации острые лейкозы подразделены на 3 группы: Нелимфобластные миелогенные лейкозы: М0 - острый недифференцированный лейкоз.
Страницы
- Программа Для Фитнес Клуба Бесплатно
- Программу На Андроид Для Диагностики Микас 11 Через K-Lain
- Инструкция По Охране Труда Для Рабочий Зеленого Хозяйства
- Бланк Для Регистрации Иностранного Гражданина 2014
- Hysan Спрей Инструкция
- Пфр Образец Квитанции Для Оплаты Налога 2015 Году
- Инструкция По Протон Тулачермет
- Инструкция К Швейной Машинке Veritas Rubina 20
- Инструкция Холодильника На Английском И Русском Языках
- Драйвера Для Asus K73sv
- Двигатель Х18хе 1 Руководство По Эксплуатации И Ремонту
- Инструкция Парогенератора Helo